TUBERCULOSIS (TBC)
Apa itu TBC (tuberculosis)?
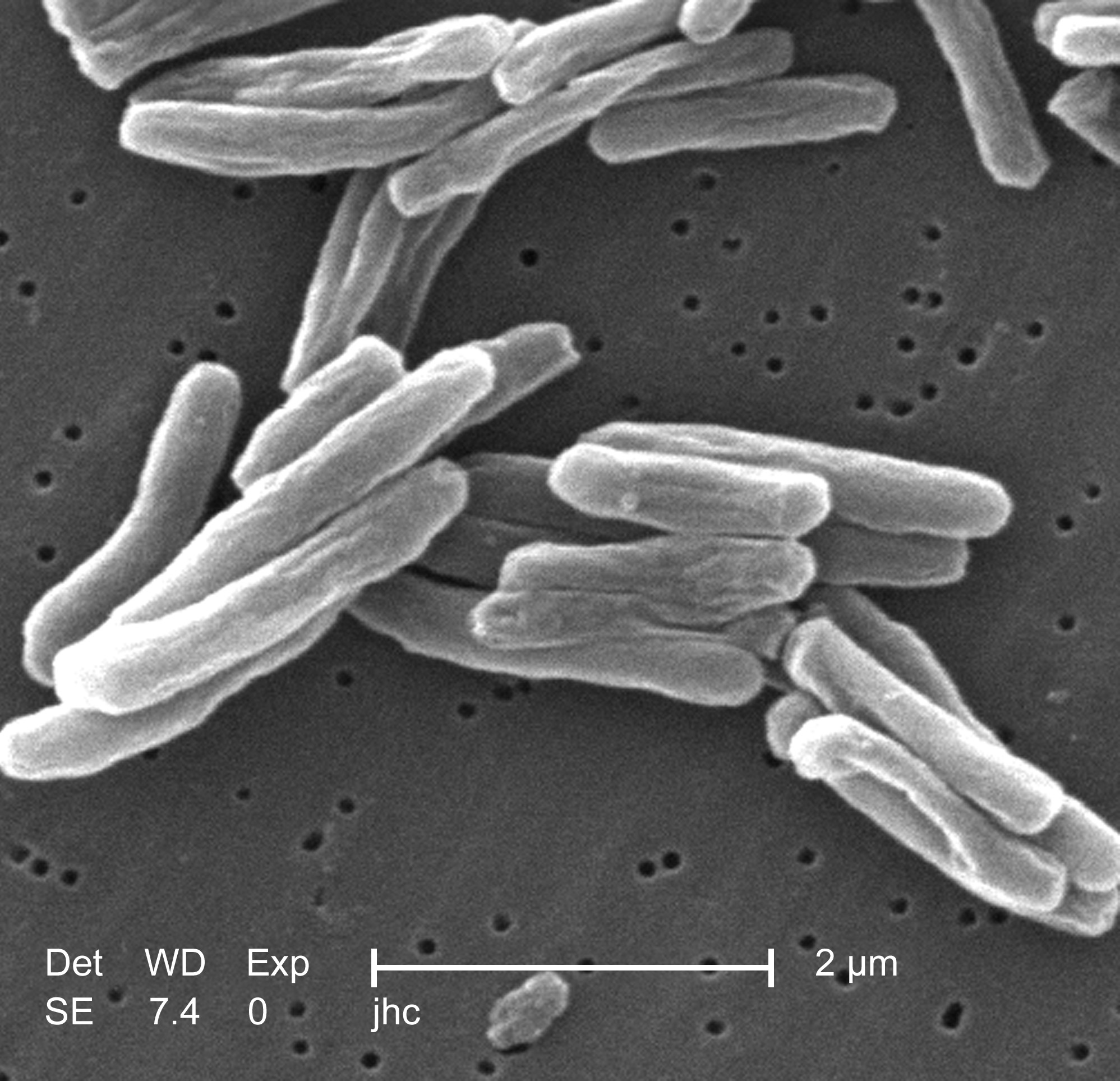
TBC atau tuberculosis adalah infeksi bakteri Mycobacterium tuberculosis yang menyerang dan merusak jaringan tubuh manusia. Bakteri tersebut dapat ditularkan melalui saluran udara. TBC biasanya menyerang paru-paru, namun bisa juga menyebar ke tulang, kelenjar getah bening, sistem saraf pusat, jantung, dan organ lainnya.
Jenis tuberkulosis yang diderita oleh pasien sering kali merupakan infeksi TBC laten, di mana terdapat bakteri TBC yang “tertidur” atau belum aktif secara klinis. Bakteri TBC akan aktif dan mulai menunjukkan gejala setelah periode waktu tertentu, beberapa minggu bahkan beberapa tahun, tergantung kondisi kesehatan dan daya tahan pasien.
Jika pasien memiliki sistem kekebalan tubuh yang melemah (misalnya pada penderita HIV, kanker, atau pasien yang menjalani kemoterapi), maka TBC akan berkembang lebih cepat.
Seberapa umumkah TBC (tuberculosis)?
Tuberkulosis sering menyerang kelompok berikut ini:
- Pengidap HIV, diabetes melitus (kencing manis), malnutrisi, atau penyakit lain yang melemahkan sistem kekebalan tubuh
- Orang yang melakukan kontak dengan pasien TBC
- Orang yang merawat pasien TBC, misalnya dokter atau perawat
- Orang yang tinggal atau bekerja satu tempat dengan pasien TBC, misalnya di tempat pengungsian atau klinik
- Orang yang tinggal di wilayah yang kondisi kesehatannya buruk
- Pengguna alkohol atau obat terlarang
- Orang yang bepergian ke tempat di mana tuberculosis merupakan penyakit yang umum. Kebanyakan adalah daerah yang masih berkembang seperti di Amerika Latin, Afrika, Asia, Eropa Timur, dan Rusia
Tanda-tanda & gejala
Apa saja ciri dan gejala TBC (tuberkulosis)?
Saat masa inkubasi TBC, penderita biasanya tidak menunjukkan gejala apapun dan penyakit belum menular. Ketika tuberkulosis sudah berkembang, gejala-gejala pun mulai terlihat.
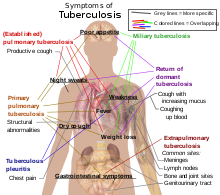
Tergantung pada organ mana yang diserang, gejala TBC bisa berupa batuk yang berlangsung 2 minggu atau lebih, dahak atau batuk darah, sesak napas, demam atau meriang, berkeringat di malam hari tanpa ada aktivitas fisik, penurunan berat badan, kehilangan nafsu makan, lelah dan lemah.
Gejala TBC seperti di atas bisa jadi disebabkan oleh penyakit lain yang berhubungan dengan paru-paru. Masih ada gejala-gejala lain yang tidak tercantum di atas. Jika Anda memiliki kekhawatiran tentang gejala tertentu, segera konsultasikan pada dokter.
Kapan saya harus periksa ke dokter?
Segera temui dokter jika Anda mengalami demam, penurunan berat badan yang tidak dapat dijelaskan dan berkeringat di malam hari. Terutama jika Anda mengalami batuk yang terus-menerus selama 2 minggu. Hal tersebut merupakan gejala penyakit TBC, tetapi juga bisa menjadi gejala dari penyakit lain. Dokter dapat melakukan tes untuk menentukan penyebab dari gejala yang Anda alami.
Penyebab
Apa penyebab TBC (tuberculosis)?
TBC disebabkan oleh Mycobacterium tuberculosis (MTB) yang dapat menyebar melalui udara. Bakteri ini dapat terhirup jika terjadi kontak dengan penderita tuberculosis atau melalui udara yang sudah dicemari penyakit TBC melalui batuk.
Setelah memasuki tubuh, bakteri masih belum aktif melainkan akan “tidur” selama beberapa waktu. Periode ini disebut masa inkubasi. Karena bakteri tidak aktif, maka tidak akan ada gejala dan tidak pula menular. Jika pasien mengikuti tes bakteri MTB, hasilnya akan positif meskipun tidak ada tanda-tanda sama sekali. Risiko TBC dapat dikurangi secara signifikan jika terdeteksi dini dalam periode inkubasi.
Dari sepuluh orang yang terinfeksi bakteri MTB, hanya satu orang yang biasanya akan berkembang menjadi terjangkit penyakit TBC. Bakteri akan menyerang tubuh ketika sistem kekebalan tidak mampu melawannya, atau bakteri tersebut menunggu hingga sistem kekebalan melemah (misalnya pada orang lanjut usia, atau pada penderita HIV). Jadi, masa inkubasi akan berbeda pada setiap orang. Ketika bakteri mulai aktif, bakteri akan berkembang di dalam paru-paru dan pembuluh darah, lalu bermigrasi ke bagian tubuh lain.
Faktor-faktor risiko
Siapa saja yang berisiko terkena TBC (tuberculosis)?
Beberapa faktor dapat meningkatkan risiko Anda terkena TBC. Faktor paling besar adalah apabila sistem kekebalan tubuh melemah, di antaranya akibat:
- HIV/AIDS
- Diabetes
- Penyakit ginjal stadium akhir
- Kanker
- Malnutrisi
- Pengobatan kanker, seperti kemoterapi
- Konsumsi obat-obatan yang digunakan untuk mengobati penyakit autoimun, seperti rheumatoid arthritis, penyakit Crohn, dan psoriasis.
Jika seseorang tidak memiliki faktor risiko seperti di atas, bukan berarti ia tidak akan terkena TBC. Tanda-tanda di atas hanyalah referensi semata. Konsultasikan pada dokter spesialis untuk keterangan lebih lengkap.
Obat & Pengobatan
Informasi yang diberikan bukanlah pengganti nasihat medis. SELALU konsultasikan pada dokter Anda.
Apa saja obat TBC (tuberculosis) yang biasa digunakan?
TBC dapat diobati dengan cukup mudah. Biasanya, pasien diharuskan mengonsumsi obat-obatan selama enam bulan atau lebih.
Pengobatan TBC yang tepat akan melibatkan 3-4 antibiotik harian. Pasien akan merasa lebih baik setelah beberapa minggu. Namun, ini bukan berarti bakteri MTB sudah hilang dari tubuh. Karenanya, penting bagi pasien untuk menyelesaikan tahapan pengobatan sekalipun gejala-gejala TBC sudah hilang.
Jika pengobatan tidak diselesaikan dengan tuntas atau berhenti di tengah-tengah, bakteri MTB dapat tersisa di tubuh pasien. Penyakit TBC dapat kembali, menyebar ke bagian tubuh lain dan menular. Pemakaian antibiotik yang tidak tuntas dapat membuat bakteri MTB kebal terhadap antibiotik yang tersedia. Hal ini akan mempersulit pengobatan tuberkulosis karena antibiotik yang tersedia untuk mengobati TB terbatas macamnya.
Jalani pengobatan sesuai anjuran dokter untuk menghindari bakteri MTB menjadi kebal. Penghentian konsumsi obat hanya berdasarkan anjuran dokter.
Obat-obat antibiotik yang diberikan oleh dokter dapat memberikan efek samping seperti kencing berwarna merah (bukan darah), telinga berdenging, kesemutan pada kulit, mual muntah, dan kulit kuning. Kencing berwarna merah bukanlah sesuatu yang berbahaya. Namun bila efek samping lainnya muncul, segera temui dokter Anda untuk menanganinya.
Orang-orang yang memiliki kontak dengan pasien TB juga berisiko untuk terinfeksi TB. Maka dari itu, keluarga pasien ataupun orang yang melakukan kontak dengannya harus segera diperiksa.
Apa saja tes yang biasa dilakukan untuk TBC (tuberkulosis)?
Jika Anda mengalami batuk terus-menerus, demam atau penurunan berat badan yang tidak dapat dijelaskan, maka bisa jadi disebabkan oleh TBC. Untuk mendeteksi sumber infeksi TBC, dokter akan menanyakan tempat Anda tinggal dan bekerja, serta dengan siapa saja Anda melakukan kontak. Dokter juga dapat memeriksa sejarah dari hasil tes kulit TBC, faktor risiko (terutama HIV), kunjungan ke luar negeri, dan kerja lapangan.
Reaksi tes kulit dengan elemen TB (PPD) dapat dilakukan. Dalam tes ini, sejumlah kecil protein yang mengandung bakteri TBC akan disuntikkan ke kulit di bawah lengan; bagian yang bengkak akan diperiksa setelah 48-72 jam kemudian. Ukuran dari bagian yang bengkak tersebut akan menentukan hasil tes. Apabila hasilnya positif, biasanya berarti bahwa orang tersebut telah terinfeksi TBC.
Dokter dapat pula mengambil sinar X dan sampel dahak, darah, atau urin untuk memeriksa keberadaan bakteriMTB. Tes HIV juga bisa dilakukan.
Pengobatan di rumah
Apa saja yang dapat dilakukan untuk mengatasi TBC (tuberculosis)?
Gaya hidup dan pengobatan berikut dapat membantu Anda mengatasi penyakit TBC:
- Minumlah obat sesuai anjuran dokter
- Konsumsi obat sesuai jadwal
- Tanyakan pada dokter tentang efek samping pengobatan dan apa yang harus dilakukan bila muncul
- Lakukan pemeriksaan ulang secara tepat waktu
- Waspada penularan penyakit kepada orang lain. Tutuplah mulut Anda ketika batuk dengan menggunakan masker, sapu tangan, atau lipatan siku Anda. Menggunakan telapak tangan Anda memudahkan penularan bakteri MTB saat bersalaman dan saat memegang benda lain
- Ikuti instruksi dokter mengenai kebersihan diri dan lingkungan
- Segera hubungi dokter apabila tubuh Anda mengalami panas atau dingin, apabila Anda khawatir tentang efek samping obat suatu obat, apabila Anda menunjukkan gejala yang terus-menerus atau bahkan memburuk, apabila Anda mengalami batuk dengan dahak berubah warna atau berdarah.
Tuberkulosis (Tuberculosis, disingkat Tbc), atau Tb (singkatan dari "Tubercle bacillus") merupakan penyakit menular yang umum, dan dalam banyak kasus bersifat mematikan. Penyakit ini disebabkan oleh berbagai strain mikobakteria, umumnya Mycobacterium tuberculosis (disingkat "MTb" atau "MTbc").[1] Tuberkulosis biasanya menyerang paru-paru, namun juga bisa berdampak pada bagian tubuh lainnya. Tuberkulosis menyebar melalui udara ketika seseorang dengan infeksi TB aktif batuk, bersin, atau menyebarkan butiran ludah mereka melalui udara.[2] Infeksi TB umumnya bersifat asimtomatikdan laten. Namun hanya satu dari sepuluh kasus infeksi laten yang berkembang menjadi penyakit aktif. Bila Tuberkulosis tidak diobati maka lebih dari 50% orang yang terinfeksi bisa meninggal.
Gejala klasik infeksi TB aktif yaitu batuk kronis dengan bercak darah sputum atau dahak, demam, berkeringat di malam hari, dan berat badan turun. (dahulu TB disebut penyakit "konsumsi" karena orang-orang yang terinfeksi biasanya mengalami kemerosotan berat badan.) Infeksi pada organ lain menimbulkan gejala yang bermacam-macam. Diagnosis TB aktif bergantung pada hasil radiologi (biasanya melalui sinar-X dada) serta pemeriksaan mikroskopis dan pembuatan kultur mikrobiologis cairan tubuh. Sementara itu, diagnosis TB laten bergantung pada tes tuberkulin kulit/tuberculin skin test (TST) dan tes darah. Pengobatan sulit dilakukan dan memerlukan pemberian banyak macam antibiotik dalam jangka waktu lama. Orang-orang yang melakukan kontak juga harus menjalani tes penapisan dan diobati bila perlu. Resistensi antibiotik merupakan masalah yang bertambah besar pada infeksi tuberkulosis resisten multi-obat (TB MDR). Untuk mencegah TB, semua orang harus menjalani tes penapisan penyakit tersebut dan mendapatkan vaksinasi basil Calmette–Guérin.
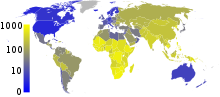
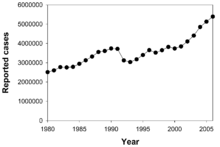
Para ahli percaya bahwa sepertiga populasi dunia telah terinfeksi oleh M. tuberculosis,[3] dan infeksi baru terjadi dengan kecepatan satu orang per satu detik.[3] Pada tahun 2007, diperkirakan ada 13,7 juta kasus kronis yang aktif di tingkat global.[4] Pada tahun 2010, diperkirakan terjadi pertambahan kasus baru sebanyak 8.8 juta kasus, dan 1,5 juta kematian yang mayoritas terjadi di negara berkembang.[5] Angka mutlak kasus Tuberkulosis mulai menurun semenjak tahun 2006, sementara kasus baru mulai menurun sejak tahun 2002.[5] Tuberkulosis tidak tersebar secara merata di seluruh dunia. Dari populasi di berbagai negara di Asia dan Afrika yang melakukan tes tuberkulin, 80%-nya menunjukkan hasil positif, sementara di Amerika Serikat, hanya 5–10% saja yang menunjukkan hasil positif.[1] Masyarakat di dunia berkembang semakin banyak yang menderita Tuberkulosis karena kekebalan tubuh mereka yang lemah. Biasanya, mereka mengidap Tuberkulosis akibat terinfeksi virus HIV dan berkembang menjadi AIDS.[6] Pada tahun 1990-an Indonesia berada pada peringkat-3 dunia penderita TB, tetapi keadaan telah membaik dan pada tahun 2013 menjadi peringkat-5 dunia.
Tanda-tanda dan gejala[sunting | sunting sumber]
Dari kelompok yang bukan pengidap HIV namun kemudian terinfeksi Tuberkulosis, 5-10% di antaranya menunjukkan perkembangan penyakit aktif selama masa hidup mereka.[8] Sebaliknya, dari kelompok yang terinfeksi HIV dan juga terinfeksi Tuberkulosis, ada 30% yang menunjukkan perkembangan penyakit aktif.[8] Tuberkulosis dapat menginfeksi bagian tubuh mana saja, tapi paling sering menginfeksi paru-paru (dikenal sebagai Tuberkulosis paru).[9] Bila Tuberkulosis berkembang di luar paru-paru, maka disebut TB ekstra paru. TB ekstra paru juga bisa timbul bersamaan dengan TB paru.[9] Tanda dan gejala umumnya antara lain demam, menggigil, berkeringat di malam hari, hilangnya nafsu makan, berat badan turun, dan lesu.[9] Dapat pula terjadijari tabuh yang signifikan.[8]
TB paru[sunting | sunting sumber]
Bila infeksi Tuberkulosis yang timbul menjadi aktif, sekitar 90%-nya selalu melibatkan paru-paru.[6][10] Gejala-gejalanya antara lain berupa nyeri dada dan batuk berdahak yang berkepanjangan. Sekitar 25% penderita tidak menunjukkan gejala apapun (yang demikian disebut "asimptomatik").[6] Kadangkala, penderita mengalami sedikit batuk darah. Dalam kasus-kasus tertentu yang jarang terjadi, infeksi bisa mengikis ke dalam arteri pulmonalis, dan menyebabkan pendarahan parah yang disebut Aneurisma Rasmussen. Tuberkulosis juga bisa berkembang menjadi penyakit kronis dan menyebabkan luka parut luas di bagian lobus atas paru-paru. Paru-paru atas paling sering terinfeksi.[9] Alasannya belum begitu jelas.[1] Kemungkinan karena paru-paru atas lebih banyak mendapatkan aliran udara[1] atau bisa juga karena drainase limfa yang kurang baik pada paru bagian atas.[9]
TB ekstra paru[sunting | sunting sumber]
Dalam 15–20% kasus aktif, terjadi penyebaran infeksi hingga ke luar organ pernapasan dan menyebabkan TB jenis lainnya.[11] TB yang terjadi di luar organ pernapasan disebut "tuberkulosis ekstra paru".[12] TB ekstra paru umumnya terjadi pada orang dewasa dengan imunosupresi dan anak-anak. TB ekstra paru muncul pada 50% lebih kelompok pengidap HIV.[12] Lokasi TB ekstra paru yang bermakna termasuk: pleura (pada TB pleuritis), sistem saraf pusat (pada meningitisTB), dan sistem kelenjar getah bening (pada skrofuloderma leher). TB ekstra paru juga dapat terjadi di sistem urogenital (yaitu pada Tuberkulosis urogenital) dan pada tulang dan persendian (yaitu pada penyakit Pott tulang belakang). Bila TB menyebar ke tulang maka dapat disebut "TB tulang",[13] yang merupakan salah satu bentuk osteomielitis.[1] Ada lagi TB yang lebih serius yaitu TB yang menyebar luas dan disebut sebagai TB diseminata, atau biasanya dikenal dengan nama Tuberkulosis Milier.[9] Di antara kasus TB ekstra paru, 10%-nya biasanya merupakan TB Milier.[14]
Penyebab[sunting | sunting sumber]
Mikobakteria[sunting | sunting sumber]
Penyebab utama penyakit TB adalah Mycobacterium tuberculosis, yaitu sejenis basil aerobik kecil yang non-motil.[9] Berbagai karakter klinis unik patogen ini disebabkan oleh tingginya kandungan lemak/lipid yang dimilikinya.[15] Sel-selnya membelah setiap 16 –20 jam. Kecepatan pembelahan ini termasuk lambat bila dibandingkan dengan jenis bakteri lain yang umumnya membelah setiap kurang dari satu jam.[16] Mikobakteria memiliki lapisan ganda membran luar lipid.[17]Bila dilakukan uji pewarnaan Gram, maka MTB akan menunjukkan pewarnaan "Gram-positif" yang lemah atau tidak menunjukkan warna sama sekali karena kandungan lemak dan asam mikolat yang tinggi pada dinding selnya.[18] MTB bisa tahan terhadap berbagai disinfektan lemah dan dapat bertahan hidup dalam kondisi kering selama berminggu-minggu. Di alam, bakteri hanya dapat berkembang dalam sel inang organisme tertentu, namun M. tuberculosis bisa dikultur di laboratorium.[19]
Dengan menggunakan pewarnaan histologis pada sampel dahak yang diekspektorat, peneliti dapat mengidentifikasi MTB melalui mikroskop (dengan pencahayaan) biasa. (Dahak juga disebut "sputum"). MTB mempertahankan warna meskipun sudah diberi perlakukan larutan asam, sehingga dapat digolongkan sebagai Basil Tahan Asam (BTA).[1][18] Dua jenis teknik pewarnaan asam yang paling umum yaitu: teknik pewarnaan Ziehl-Neelsen, yang akan memberi warna merah terang pada bakteri BTA bila diletakkan pada latar biru,[20] dan teknik pewarnaan auramin-rhodamin lalu dilihat dengan mikroskop fluoresen.[21]
Kompleks M. tuberculosis (KMTB) juga termasuk mikobakteria lain yang juga menjadi penyebab TB: M. bovis, M. africanum, M. canetti, dan M. microti.[22] M. africanum tidak menyebar luas, namun merupakan penyebab penting Tuberkulosis di sebagian wilayah Afrika.[23][24] M. bovis merupakan penyebab umum Tuberkulosis, namun pengenalan susu pasteurisasi telah berhasil memusnahkan jenis mikobakterium yang selama ini menjadi masalah kesehatan masyarakat di negara-negara berkembang ini.[1][25] M. canetti merupakan jenis langka dan sepertinya hanya ada di kawasan Tanduk Afrika, meskipun beberapa kasus pernah ditemukan pada kelompok emigran Afrika.[26][27] M. microti juga merupakan jenis langka dan seringkali ditemukan pada penderita yang mengalami imunodefisiensi, meski demikian, patogen ini kemungkinan bisa bersifat lebih umum dari yang kita bayangkan.[28]
Mikobakteria patogen lain yang juga sudah dikenal antara lain M. leprae, M. avium, dan M. kansasii. Dua jenis terakhir masuk dalam klasifikasi "Mikobakteria non-tuberkulosis" (MNT). MNT tidak menyebabkan TB atau lepra, namun menyebabkan penyakit paru-paru lain yang mirip TB.[29]
Faktor-faktor Risiko[sunting | sunting sumber]
Ada beberapa faktor yang menjadi penyebab mengapa orang lebih rentan terhadap infeksi TB. Di tingkat global, faktor risiko paling penting adalah HIV; 13% dari seluruh kasus TB ternyata terinfeksi juga oleh virus HIV.[5] Masalah ini umum ditemukan di kawasan sub-Sahara Afrika, yang angka HIV-nya tinggi.[30][31] Tuberkulosis terkait erat dengan kepadatan penduduk yang berlebihan serta gizi buruk. Keterkaitan ini menjadikan TB sebagai salah satu penyakit kemiskinan utama.[6] Orang-orang yang memiliki risiko tinggi terinfeksi TB antara lain: orang yang menyuntik obat terlarang, penghuni dan karyawan tempat-tempat berkumpulnya orang-orang rentan (misalnya, penjara dan tempat penampungan gelandangan), orang-orang miskin yang tidak memiliki akses perawatan kesehatan yang memadai, minoritas suku yang berisiko tinggi, dan para pekerja kesehatan yang melayani orang-orang tersebut.[32] Penyakit paru-paru kronis adalah faktor risiko penting lainnya. Silikosis meningkatkan risiko hingga 30 kali lebih besar.[33] Orang-orang yang merokok memiliki risiko dua kali lebih besar terkena TB dibandingkan yang tidak merokok.[34] Adanya penyakit tertentu juga dapat meningkatkan risiko berkembangnya Tuberkulosis, antara lain alkoholisme/kecanduan alkohol[6] dan diabetes mellitus (risikonya tiga kali lipat).[35] Obat-obatan tertentu, seperti kortikosteroid dan infliximab (antibodi monoklonal anti-αTNF) juga merupakan faktor risiko yang semakin penting, terutama di kawasan dunia berkembang.[6] Meskipun kerentanan genetik[36] juga bisa berpengaruh, namun para peneliti belum menjelaskan sampai sejauh mana peranannya.[6]
Mekanisme[sunting | sunting sumber]
Penularan[sunting | sunting sumber]
Ketika seseorang yang mengidap TB paru aktif batuk, bersin, bicara, menyanyi, atau meludah, mereka sedang menyemprotkan titis-titis aerosol infeksius dengan diameter 0.5 hingga 5 µm. Bersin dapat melepaskan partikel kecil-kecil hingga 40,000 titis.[37] Tiap titis bisa menularkan penyakit Tuberkulosis karena dosis infeksius penyakit ini sangat rendah. (Seseorang yang menghirup kurang dari 10 bakteri saja bisa langsung terinfeksi).[38]
Orang-orang yang melakukan kontak dalam waktu lama, dalam frekuensi sering, atau selalu berdekatan dengan penderita TB, berisiko tinggi ikut terinfeksi, dengan perkiraan angka infeksi sekitar 22%.[39] Seseorang dengan Tuberkulosis aktif dan tidak mendapatkan perawatan dapat menginfeksi 10-15 (atau lebih) orang lain setiap tahun.[3] Biasanya, hanya mereka yang menderita TB aktif yang dapat menularkan penyakit ini. Orang-orang dengan infeksi laten diyakini tidak menularkan penyakitnya.[1] Kemungkinan penyakit ini menular dari satu orang ke orang lain tergantung pada beberapa faktor. Faktor-faktor tersebut antara lain jumlah titis infeksius yang disemprotkan oleh pembawa, efektifitas ventilasi lingkungan tempat tinggal, jangka waktu paparan, tingkat virulensistrain M. tuberculosis, dan tingkat kekebalan tubuh orang yang tidak terinfeksi.[40] Untuk mencegah penyebaran berlapis dari satu orang ke orang lainnya, pisahkan orang-orang dengan TB aktif ("nyata") dan masukkan mereka dalam rejimen obat anti-TB. Setelah kira-kira dua minggu perawatan efektif, orang-orang dengan infeksi aktif yang non-resisten biasanya sudah tidak menularkan penyakitnya ke orang lain.[39] Bila ternyata kemudian ada yang terinfeksi, biasanya perlu waktu tiga sampai empat minggu hingga orang yang baru terinfeksi itu menjadi cukup infeksius untuk menularkan penyakit tersebut ke orang lain.[41]
Patogenesis[sunting | sunting sumber]
Sekitar 90% orang yang terinfeksi M. tuberculosis mengidap infeksi TB laten yang bersifat asimtomatik, (kadang disebut LTBI/Latent TB Infections).[42] Seumur hidup, orang-orang ini hanya memiliki 10% peluang infeksi latennya berkembang menjadi penyakit Tuberkulosis aktif yang nyata.[43] Risiko TB pada pengidap HIV untuk berkembang menjadi penyakit aktif meningkat sekitar 10% setiap tahunnya.[43] Bila tidak diberi pengobatan yang efektif, maka angka kematian TB aktif bisa mencapai lebih dari 66%.[3]
Infeksi TB bermula ketika mikobakteria masuk ke dalam alveoli paru, lalu menginvasi dan bereplikasi di dalam endosom makrofag alveolus.[1][44] Lokasi primer infeksi di dalam paru-paru yang dikenal dengan nama "fokus Ghon", terletak di bagian atas lobus bawah, atau di bagian bawah lobus atas.[1] Tuberkulosis paru dapat juga terjadi melalui infeksi aliran darah yang dikenal dengan nama fokus Simon. Infeksi fokus Simon biasanya ditemukan di bagian atas paru-paru.[45]Penularan hematogen (melalui pembuluh darah) ini juga dapat menyebar ke lokasi-lokasi lain seperti nodus limfa perifer, ginjal, otak dan tulang.[1][46] Tuberkulosis berdampak pada seluruh bagian tubuh, meskipun belum diketahui kenapa penyakit ini jarang sekali menyerang jantung, otot skeletal, pankreas, atau tiroid.[47]
Tuberkulosis digolongkan sebagai salah satu penyakit yang menyebabkan radang granulomatosa. Sel-sel seperti Makrofag, limfosit T, limfosit B, dan fibroblast saling bergabung membentuk granuloma. Limfosit mengepung makrofag-makrofag yang terinfeksi. Granuloma mencegah penyebaran mikobakteria dan menyediakan lingkungan khusus bagi interaksi sel-sel lokal di dalam sistem kekebalan tubuh. Bakteri yang berada di dalam granuloma menjadi dorman lalu menjadi sumber infeksi laten. Ciri khas lain granuloma adalah membentuk kematian sel abnormal (nekrosis) di pusat tuberkel. Dilihat dengan mata telanjang, nekrosis memiliki tekstur halus, berwarna putih keju dan disebut nekrosis kaseosa.[48]
Bakteri TB bisa masuk ke dalam aliran darah dari area jaringan yang rusak itu. Bakteri-bakteri tersebut kemudian menyebar ke seluruh tubuh dan membentuk banyak fokus-fokus infeksi, yang tampak sebagai tuberkel kecil berwarna putih di dalam jaringan.[49] Penyakit TB yang sangat parah ini disebut tuberkulosis milier. Jenis TB ini paling umum terjadi pada anak-anak dan penderita HIV.[50] Angka fatalitas orang yang mengidap TB diseminata seperti ini cukup tinggi meskipun sudah mendapatkan pengobatan (sekitar 30%).[14][51]
Pada banyak orang, infeksi ini sering hilang timbul. Perusakan jaringan dan nekrosis seringkali seimbang dengan kecepatan penyembuhan dan fibrosis.[48] Jaringan yang terinfeksi berubah menjadi parut dan lubang-lubangnya terisi dengan material nekrotik kaseosa tersebut. Selama masa aktif penyakit, beberapa lubang ini ikut masuk ke dalam saluran udara bronkhi dan material nekrosis tadi bisa terbatukkan. Material ini mengandung bakteri hidup dan dapat menyebarkan infeksi. Pengobatan menggunakan antibiotik yang sesuai dapat membunuh bakteri-bekteri tersebut dan memberi jalan bagi proses penyembuhan. Saat penyakit sudah sembuh, area yang terinfeksi berubah menjadi jaringan parut.[48]
Diagnosis[sunting | sunting sumber]
Tuberkulosis Aktif[sunting | sunting sumber]
Sangat sulit mendiagnosis Tuberkulosis aktif hanya berdasarkan tanda-tanda dan gejala saja.[52] Sulit juga mendiagnosis penyakit ini pada orang-orang dengan imunosupresi.[53] Meski demikian, orang-orang yang menunjukkan tanda-tanda bahwa mereka memiliki penyakit paru-paru atau gejala konstitusional yang berlangsung lebih dari dua minggu maka bisa jadi orang tersebut tertular TB.[53] Gambar sinar X dada dan pembuatan beberapa kultur sputum untuk basil tahan asam biasanya menjadi salah satu bagian evaluasi awal.[53] Uji pelepasan interferon-γ (IGRAs) dan tes kulit tuberkulin tidak optimal diterapkan di dunia berkembang.[54][55] IGRA memiliki kelemahan yang serupa bila diterapkan pada penderita HIV.[55][56]
Diagnosis yang tepat untuk TB dilakukan ketika bakteri “M. tuberculosis” ditemukan dalam sampel klinis (misalnya, dahak, nanah, atau biopsi jaringan). Namun, proses kultur organisme yang lambat pertumbuhannya ini membutuhkan waktu dua hingga enam minggu untuk kultur darah dan dahak saja.[57] Oleh karena itu, pengobatan seringkali dilakukan sebelum hasil kultur selesai.[58]
Tes amplifikasi asam nukleat dan uji adenosin deaminase dapat lebih cepat mendiagnosis TB.[52] Meski demikian, tes ini tidak direkomendasikan secara rutin karena jarang sekali mengubah cara pengobatan penderita.[58] Tes darah untuk mendeteksi antibodi tidak begitu spesifikatau sensitif, sehingga tes ini juga tidak direkomendasikan.[59]
Tuberkulosis laten[sunting | sunting sumber]
Tes kulit tuberkulin Mantoux sering digunakan sebagai penapisan bagi seseorang dengan risiko TB tinggi.[53] Orang yang pernah diimunisasi sebelumnya dapat memberikan hasil tes positif yang palsu.[60] Hasil tes dapat memberikan negatif palsu pada orang yang menderita sarkoidosis, Limfoma Hodgkin, dan malagizi. Yang terpenting, hasil tes dapat negatif palsu pada orang yang menderita tuberkulosis aktif.[1] Interferon gamma release assays (IGRAs) untuk sampel darah direkomendasikan pada orang dengan hasil tes Mantoux positif.[58] IGRAs tidak dipengaruhi oleh imunisasi ataupun sebagian besar mikobakteri dari lingkungan, sehingga mereka memunculkan hasil tes positif palsu yang lebih sedikit.[61] Bagaimanapun mereka dipengaruhi oleh “M. szulgai,” “M. marinum,” and “M. kansasii.”[62] IGRAs dapat meningkatkan sensitivitas bila digunakan sebagai tes tambahan selain tes kulit. Tetapi IGRAs menjadi kurang sensitif dibandingkan tes kulit apabila digunakan sendirian.[63]
Pencegahan[sunting | sunting sumber]
Usaha untuk mencegah dan mengontrol tuberkulosis bergantung pada vaksinasi bayi dan deteksi serta perawatan untuk kasus aktif.[6] The World Health Organization (WHO) telah berhasil mencapai sejumlah keberhasilan dengan regimen pengobatan yang dimprovisasi, dan sudah terdapat penurunan kecil dalam jumlah kasus.[6]
Vaksin[sunting | sunting sumber]
Sejak tahun 2011, satu-satunya vaksin yang tersedia adalah bacillus Calmette–Guérin (BCG). Walaupun BCG efektif melawan penyakit yang menyebar pada masa kanak-kanak, masih terdapat perlindungan yang inkonsisten terhadap TB paru.[64] Namun, ini adalah vaksin yang paling umum digunakan di dunia, dengan lebih dari 90% anak-anak yang mendapat vaksinasi.[6] Bagaimanapun, imunitas yang ditimbulkan akan berkurang setelah kurang lebih sepuluh tahun.[6] Tuberkulosis tidak umum di sebagian besar Kanada, Inggris Raya, dan Amerika Serikat, jadi BCG hanya diberikan kepada orang dengan risiko tinggi.[65][66][67] Satu alasan vaksin ini tidak digunakan adalah karena vaksin ini menyebabkan tes kulit tuberlulin memberikan positif palsu, sehingga tes ini tidak membantu dalam penyaringan penyakit.[67] Jenis vaksin baru masih sedang dikembangkan.[6]
Kesehatan masyarakat[sunting | sunting sumber]
World Health Organization (WHO) mendeklarasikan TB sebagai "emergensi kesehatan global pada tahun 1993.[6] Tahun 2006, Kemitraan Stop TB mengembangkan gerakan Rencana Global Stop Tuberkulosis yang ditujukan untuk menyelamatkan 14 juta orang pada tahun 2015.[68] Jumlah yang telah ditargetkan ini sepertinya tidak akan tercapai pada tahun 2015, sebagian besar disebabkan oleh kenaikan penderita HIV dengan tuberkulosis dan munculnya resistensi tuberkulosis multi-obat (multiple drug-resistant tuberculosis, MDR-TB).[6] Klasifikasi tuberkulosis yang dikembangkan oleh American Thoracic Society pada umumnya digunakan dalam program kesehatan masyarakat.[69]
Karena kuman TB ada di mana-mana termasuk di Mal, Kantor dan tentunya juga di Rumah Sakit, maka pencegahan yang paling efektif adalah Gaya Hidup untuk menunjang Ketahanan Tubuh kita:
- Cukup gizi, jangan telat makan
- Cukup istirahat, jika lelah istirahat dulu
- Jangan Stres Fisik, lelah berlebihan
- Jangan Stres Mental, berusahalah berpikir positif dan legowo (bisa menerima)
Penanganan[sunting | sunting sumber]
Pengobatan TB menggunakan antibiotik untuk membunuh bakterinya. Pengobatan TB yang efektif ternyata sulit karena struktur dan komposisi kimia dinding sel mikobakteri yang tidak biasa. Dinding sel menahan obat masuk sehingga menyebabkan antibiotik tidak efektif.[70] Dua jenis antibiotik yang umum digunakan adalah isoniazid danrifampicin, dan pengbatan dapat berlangsung berbulan-bulan.[40] Pengobatan TB laten biasanya menggunakan antibiotik tunggal.[71] Penyakit TB aktif sebaiknya diobati dengan kombinasi beberapa antibiotik untuk menurunkan risiko berkembangnya bakteri yang resisten terhadap antibiotik.[6] Pasien dengan infeksi laten juga diobati untuk mencegah munculnya TB aktif di kehidupan selanjutnya.[71] WHO merekomendasikan directly observed therapy atau terapi pengawasan langsung, dimana seorang pengawas kesehatan mengawasi penderita meminum obatnya. Tujuannya adalah untuk mengurangi jumlah penderita yang tidak meminum obat antibiotiknya dengan benar.[72] Bukti yang mendukung terapi pengawasan langsung secara independen kurang baik.[73] Namun, metode dengan cara mengingatkan penderita bahwa pengobatan itu penting ternyata efektif.[74]
Kasus baru[sunting | sunting sumber]
Rekomendasi tahun 2010 untuk pengobatan kasus baru tuberkulosis paru adalah kombinasi antibiotik selama enam bulan. Rifampicin, isoniazid, pyrazinamide, dan ethambutol untuk dua bulan pertama, dan hanya rifampicin dan isoniazid untuk empat bulan selanjutnya.[6] Apabila resistensi terhadap isoniazid tinggi, ethambutol dapat ditambahkan untuk empat bulan terakhir sebagai alternatif.[6]
Penyakit kambuh[sunting | sunting sumber]
Bila tuberkulosis kambuh, lakukan tes untuk menentukan jenis antibiotik yang sensitif sebelum menentukan pengobatan.[6] Jika multiple drug-resistant TB (MDR-TB) terdeteksi, direkomdendasikan pengobatan dengan paling tidak empat jenis antibiotik efektif selama 8–24 bulan.[6]
Resistensi obat[sunting | sunting sumber]
Resistensi primer muncul saat seseorang terinfeksi jenis TB resisten. Seorang dengan TB yang rentan dapat mengalami resistensi sekunder (didapat) pada saat terapi. Seseorang juga dapat mengalami perkembangan resistensi karena pengobatan yang tidak adekuat, jika obat yang diresepkan tidak dipakai dengan sesuai (karena tidak patuh), atau karena obat yang digunakan berkualitas rendah.[75] TB dengan resistensi obat merupakan masalah kesehatan masyarakat yang serius di negara yang sedang berkembang. Pengobatan untuk TB yang resisten terhadap obat akan berlangsung lebih lama dan memerlukan obat yang lebih mahal. MDR-TB (Mulitple Drugs Resistance-TB) sering didefinisikan sebagai resistensi terhadap dua obat yang paling efektif dalam lini pertama pengobatan TB: rifampicin and isoniazid. Extensively drug-resistant TB juga resisten terhadap tiga atau lebih dari enam kelas pengobatan lini kedua.[76] TB resisten obat total adalah resistensi terhadap semua jenis obat yang selama ini digunakan. TB dengan resisten total terhadap obat pertama kali ditemukan pada tahun 2003 di Italia, tetapi hal ini tidak pernah dilaporkan hingga tahun 2012.[77] Sekarang ini ada kecenderungan untuk mengetahui terlebih dahulu apa betul yang menginfeksi adalah bakteri TB atau bakteri lainnya dan obat apa saja yang masih mempan, oleh karenanya perlu dilakukan kultur bakteri terlebih dulu sebelum dilakukan pengobatan. Pada tahun 2007, WHO merekomendasikan penggunaan media cair untuk kultur bakteri TB agar lebih akurat dan membutuhkan waktu hingga 40 hari.[78]
Prognosa[sunting | sunting sumber]
Perkembangan dari infeksi TB menjadi penyakit TB yang nyata muncul saat basil mengalahkan pertahanan sistem imun dan mulai memperbanyak diri. Pada penyakit TB primer (sejumlah 1–5% dari kasus), perkembangan ini muncul segera setelah infeksi awal.[1] Namun, pada kebanyakan kasus, suatu Infeksi laten muncul tanpa gejalan yang nyata.[1] Kuman yang dorman ini menghasilkan tuberkulosis aktif pada 5–10% dari kasus laten ini, dan pada umumnya baru akan muncul bertahun-tahun setelah infeksi.[8]
Risiko reaktivasi meningkat sebagai akibat imunosupresi, seperti misalnya disebabkan oleh infeksi HIV. Pada orang yang juga terinfeksi oleh “M. tuberculosis” dan HIV, risiko adanya reaktivasi meningkat hingga 10% per tahun.[1] Studi yang menggunakan sidik DNA dari galur “M. tuberculosis”menunjukkan bahwa infeksi kembali menyebabkan kambuhnya TB lebih sering dari yang diperkirakan.[79] Infeksi kembali dapat dihitung lebih dari 50% kasus dimana TB biasa ditemukan.[80] Peluang terjadinya kematian karena tuberkulosis adalah kurang lebih 4% pada tahun 2008, turun dari 8% pada tahun 1995.[6]
Epidemiologi[sunting | sunting sumber]
Kurang lebih sepertiga dari populasi dunia pernah terinfeksi “M. tuberculosis.” Satu infeksi baru muncul setiap detik dalam skala global.[3] Bagaimanapun, kebanyakan infeksi oleh “M. tuberculosis” tidak menyebabkan penyakit TB,[82] dan 90–95% dari infeksi tetap asimptomatik.[42] Pada tahun 2007, diperkirakan ada 13,7 juta kasus kronis aktif.[83] Pada tahun 2010, terdapat 8,8 juta kasus baru TB yang didiagnosis, dan 1,45 juta kematian, kebanyakan dari jumlah ini terjadi di negara-negara berkembang.[5] Dari seluruh 1,45 juta kematian, sekitar 0.35 juta terjadi pada penderita yang juga terinfeksi HIV.[84]
Tuberkulosis merupakan penyebab umum kematian yang kedua yang disebabkan oleh infeksi (setelah kematian oleh HIV/AIDS).[9] Angka pasti dari kasus tuberkulosis ("prevalensi") sudah menurun sejak tahun 2005. Kasus tuberkulosis baru ("kejadian") telah menurun sejak tahun 2002.[5] Cina khususnya telah menunjukkan kemajuan yang luar biasa. Cina telah menurunkan laju kematian akibat TB mendekati 80% antara tahun 1990 dan 2010.[84] Tuberkulosis lebih umum muncul di negara berkembang. Kurang lebih 80% dari populasi di berbagai negara Asia dan Afrika memberikan tes tuberkulin positif, tetapi hanya 5–10% dari populasi di AS memberikan hasil tes positif.[1] Para ahli berharap bahwa TB dapat dikendalikan secara penuh. Bagaimanapun, sejumlah faktor menyebabkan pengendalian TB menjadi tidak mungkin. Vaksin yang efektif sangat sulit dikembangkan. Sangat mahal dan memakan waktu lama untuk mendiagnosis penyakitnya. Pengobatan memerlukan waktu beberapa bulan. Lebih banyak orang yang terinfeksi HIV menderita TB. TB yang resisten terhadap obat muncul pada tahun 1980an.[6]
Pada tahun 2007, negara dengan perkiraan tingkat insiden tertinggi adalah Swaziland, dengan 1.200 kasus per 100.000 orang. India memiliki total insiden terbesar, dengan estimasi 2,0 juta kasus baru.[83] Di negara maju, tuberculosis tidak umum dan kebanyakan ditemukan di wilayah urban. Pada tahun 2010, laju TB per 100.000 orang di berbagai tempat di dunia adalah: di dunia 178, Afrika 332, Amerika 36, Mediterania Timur 173, Eropa 63, Asia Tenggara 278, dan Pacifik Barat 139.[84] Di Kanada dan Australia, tuberkulosis seringkali lebih umum terdapat di antara penduduk aborigin, terutama di wilayah yang terpencil.[86][87] Di Amerika Serikat, para Aborigin mengalami laju mortalitas akibat TB lima kali lebih besar.[88]
Insiden TB bervariasi sesuai usia. Di Afrika, hal ini utamanya mempengaruhi penduduk berusia antara 12dan 18 tahun dan dewasa muda.[89] Bagaimanapun, di negara yang laju insidennya sudah menurun dengan tajam (seperti Amerika Serikat), TB umumnya merupakan penyakit pada orang yang lebih tua dan mereka dengan sistem imun rentan.[1][90]
Sejarah[sunting | sunting sumber]
Tuberculosis sudah ada dalam kehidupan manusia sejak zaman kuno.[6] Deteksi paling awal “M. tuberculosis” terdapat pada bukti adanya penyakit tersebut di dalam bangkai bison yang berasal dari sekira 17.000 tahun lalu.[91] Namun, tidak ada kepastian apakah tuberkulosis berasal dari sapi (bovin), yang kemudian ditularkan ke manusia, atau apakah tuberkulosis tersebut bercabang dari nenek moyang yang sama.[92] Para ilmuwan yakin bahwa manusia terkena MTBC dari binatang selama proses penjinakan. Namun, gen “Micobacterium tuberculosis” complex (MTbC) pada manusia telah dibandingkan dengan MTbC pada binatang, dan teori tersebut telah terbukti salah. Galur bakteri tuberkulosis memiliki nenek moyang yang sama, yang sebenarnya bisa menginfeksi manusia sejak Revolusi Neolitik.[93] Sisa kerangka menunjukkan bahwa manusia prasejarah (4000 Sebelum Masehi) mengidap TB. Para peneliti menemukan pembusukan tuberkulosis di dalam tulang spina mumi-mumi Mesir dari tahun 3000–2400 SM.[94] "Phthisis" berasal dari bahasa Yunani yang artinya “konsumsi,” yakni istilah kuno untuk tuberkulosis paru.[95] Sekira 460 SM, Hippocrates mengidentifikasi bahwa phthisis adalah penyakit yang paling mudah menular pada saat itu. Orang dengan phthisis mengalami demam dan batuk darah. Phthisis hampir selalu berakibat fatal.[96] Penelitian gen menunjukkan bahwa TB telah ada di Amerika dari sekira tahun 100 AD.[97]
Sebelum Revolusi Industri, cerita rakyat seringkali menghubungkan tuberkulosis dengan vampir. Jika seorang anggota keluarga meninggal karena TB, kesehatan anggota keluarga lainnya dari orang yang terinfeksi tersebut perlahan-lahan menurun. Masyarakat percaya bahwa orang pertama yang terkena TB menguras jiwa anggota keluarga lainnya.[98]
Jenis TB paru yang dikaitkan dengan tuberkel ditetapkan sebagai patologi oleh Dr Richard Morton pada 1689.[99][100] Namun, TB memiliki berbagai gejala, sehingga TB tidak diidentifikasi sebagai satu jenis penyakit hingga akhir 1820-an. TB belum dinamakan tuberkulosis hingga 1839 oleh J. L. Schönlein.[101] Selama tahun 1838–1845, Dr. John Croghan, pemilik Gua Mammoth, membawa mereka yang terkena TB ke dalam gua dengan harapan menyembuhkan penyakit tersebut dengan suhu konstan dan kemurnian udara di dalam gua: mereka meninggal setelah satu tahun di dalam gua.[102] Hermann Brehmer membuka sanatorium pertama pada 1859 di Sokołowsko, Polandia.[103]
Basilus yang menyebabkan tuberkulosis, “Mycobacterium tuberculosis,” diidentifikasi dan dijelaskan pada 24 Maret 1882 oleh Robert Koch. Dia menerima Hadiah Nobel bidang fisiologi atau kedokteran pada 1905 atas penemuan ini.[104] Koch tidak percaya bahwa penyakit tuberkulosis pada sapi (ternak) dan manusia adalah penyakit yang serupa. Keyakinan ini menunda pengakuan bahwa susu yang terinfeksi menjadi sumber infeksi. Kemudian, risiko penularan dari sumber ini sangat jauh berkurang karena penemuan proses pasteurisasi. Koch mengumumkan ekstrak gliserin dari basil tuberkulosis sebagai "obat" untuk tuberkulosis pada 1890. Dia menamakannya “tuberkulin.” Meskipun “tuberkulin” tidak efektif, tuberkulin diadaptasi sebagai tes penapisan untuk mengetahui adanya tuberkulosis prasimtomatik.[105]
Albert Calmette dan Camille Guérin menerima kesuksesan pertama dalam imunisasi anti tuberkulosis pada 1906. Mereka menggunakan tuberkulosis galur bovin di-atenuasi, dan vaksin tersebut dinamakan BCG (basil Calmette dan Guérin). Vaksin BCG pertama kali digunakan pada manusia pada 1921 di Perancis.[106] Namun, vaksin BCG baru diterima secara luas di AS, Inggris, dan Jerman setelah Perang Dunia II.[107]
Tuberkulosis menimbulkan kekhawatiran masyarakat pada abad ke-19 dan pada awal abad ke-20 sebagai penyakit endemik masyarakat miskin di perkotaan. Pada 1815, satu di antara empat kematian di Inggris disebabkan oleh "konsumsi." Pada 1918, satu di antara enam kematian di Perancis disebabkan oleh TB. Setelah para ilmuwan menetapkan bahwa penyakit tersebut menular pada 1880-an, TB dimasukkan ke penyakit wajib lapor di Inggris. Kampanye dimulai agar orang-orang berhenti meludah di tempat umum dan orang miskin yang terinfeksi penyakit tersebut ‘didorong’ untuk masuk sanatorium yang menyerupai rumah tahanan. (Sanatorium untuk kelas menengah ke atas menawarkan perawatan yang luar biasa dan pemeriksaan medis terus-menerus.) [103] Sanatorium tersebut seharusnya memberi manfaat "udara bersih" dan pekerjaan. Namun bahkan dalam kondisi terbaik, 50% pasien di dalamnya meninggal setelah lima tahun (“ca.” 1916).[103]
Di Eropa, angka tuberkulosis mulai meningkat pada awal 1600-an. Angka kasus TB mencapai puncak tertingginya di Eropa pada 1800-an ketika penyakit ini menyebabkan hampir 25% dari keseluruhan kasus kematian.[108] Angka kematian kemudian menurun hingga hampir mencapai 90% pada 1950-an.[109] Peningkatan kesehatan masyarakat secara signifikan mengurangi angka tuberkulosis bahkan sebelum streptomisin dan antibiotik lainnya digunakan. Namun, penyakit tersebut masih merupakan ancaman yang serius bagi kesehatan masyarakat. Ketika Konsil Penelitian Medis dibentuk di Inggris pada 1913, fokus awalnya adalah penelitian tuberkulosis.[110]
Pada 1946, pengembangan antibiotik streptomisin mewujudkan pengobatan dan penyembuhan efektif untuk TB. Sebelum obat ini diperkenalkan, pengobatan satu-satunya (kecuali sanatorium) adalah intervensi bedah. “Teknik pneumotoraks" membuat paru-paru yang terinfeksi kolaps dan memberikan "jeda" sehingga lesi akibat tuberkulosis mulai sembuh.[111] Kemunculan MDR-TB kembali menjadikan pembedahan sebagai opsi dalam standar tatalaksana untuk perawatan infeksi TB. Intervensi bedah saat ini meliputi pengangkatan kavitas ("bula") patologis di dalam paru-paru untuk mengurangi jumlah bakteri dan meningkatkan pajanan obat bagi bakteri yang masih ada di dalam aliran darah. Intervensi ini secara bersamaan mengurangi jumlah bakteri total dan meningkatkan efektifitas terapi antibiotik sistemik.[112] Meskipun para ahli mengharapkan agar TB dapat diberantas sepenuhnya (bandingkan cacar), munculnya galur resistensi obat pada 1980-an membuat pemberantasan TB menjadi sulit. Kemunculan kembali tuberkulosis mendorong deklarasi emergensi kesehatan global yang dibuat oleh WHO pada 1993.[113]
Sumber :
https://hellosehat.com/penyakit/tbc-tuberculosis/
https://id.wikipedia.org/wiki/Tuberkulosis








0 komentar:
Posting Komentar